Wie sich das Denken im Therapieverlauf verändert und was man dagegen tun kann
Ein Schwerpunkt des Forschungsprojekts, in dessen Rahmen Peter Jungblut 154 Patientinnen und Patienten interviewt hat, die ihre Therapie im ersten Jahr nach Diagnosestellung abgesetzt hatten, war die Frage:
Was verändert sich im Denken dieser Menschen zwischen dem Moment der Diagnose und der Entscheidung zum Therapieabbruch?
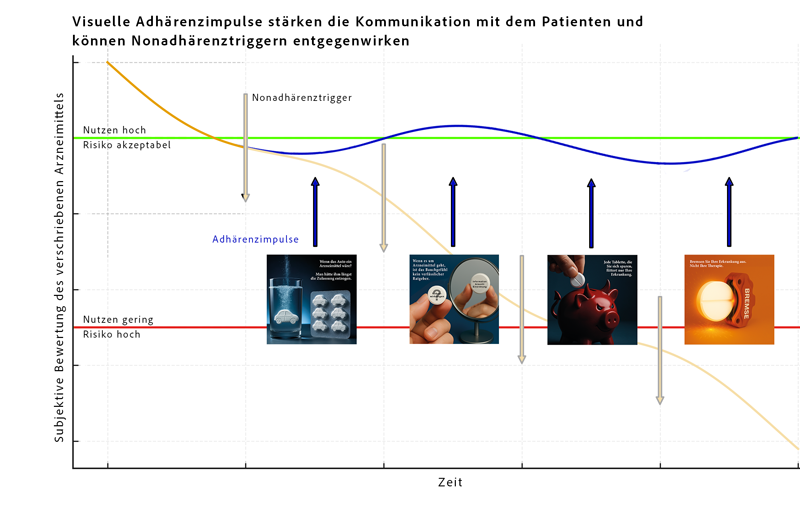
Zu Beginn einer Behandlung dominiert das wahrgenommene Erkrankungsrisiko. Der Nutzen des Medikaments wird hoch eingeschätzt, mögliche Risiken treten in den Hintergrund. Die Entscheidung fällt klar zugunsten der Therapie aus – die Adhärenz ist in dieser Phase meist gut.
Im weiteren Verlauf verändert sich diese Bewertung. Besonders bei chronischen Erkrankungen wie Hypertonie, Diabetes oder Glaukom, die häufig lange symptomlos verlaufen, verliert das Erkrankungsrisiko subjektiv an Bedeutung. Das eigene Gesundheitsgefühl normalisiert sich. Gleichzeitig nimmt die anfänglich hohe Nutzenwahrnehmung des Medikaments schrittweise ab, während mögliche Risiken stärker ins Bewusstsein rücken.
Ein wesentlicher Treiber dieser Entwicklung sind Nonadhärenz-Trigger, die nahezu täglich auf Patienten einwirken. Dazu zählen Medienberichte ebenso wie Erfahrungsberichte anderer Betroffener. Soziale Medien tragen erheblich dazu bei, dass diese Trigger heute lauter, präsenter und wirkungsvoller sind als früher.
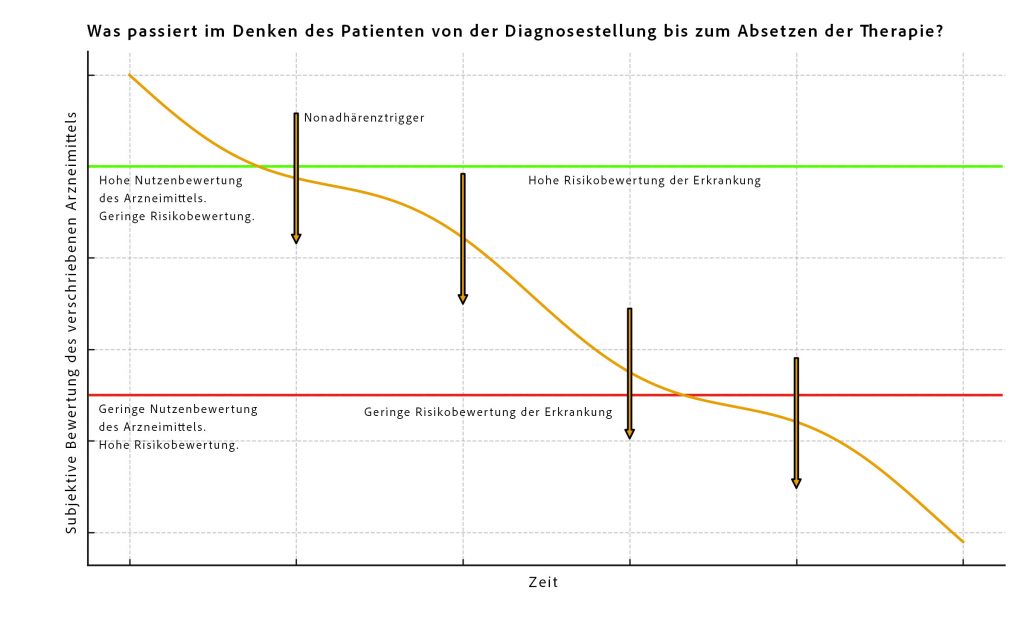
50–70 % der Patienten bleiben adhärent. Die entscheidende Frage lautet: Warum führen Nonadhärenz-Trigger bei ihnen nicht zum Therapieabbruch – während sie bei 30–50 % die Entscheidung zum Abbruch der Therapie auslösen?
Die Antwort: Ein Abbruch erfolgt dann, wenn solche Trigger auf bestimmte Denkmuster treffen. Patienten, die beispielsweise dazu neigen, Risiken überzubewerten, entwickeln häufiger Zweifel und brechen ihre Therapie eher ab.
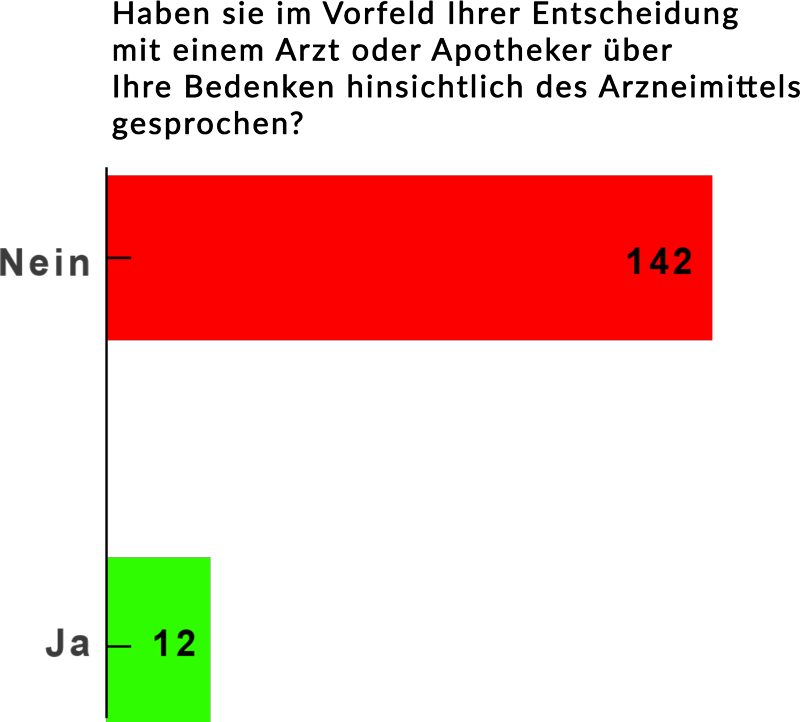
Eine zentrale Erkenntnis aus den Interviews war zudem: Die meisten Patientinnen und Patienten sprechen weder mit ihrem Arzt noch mit ihrer Apotheke darüber, welche Entscheidung innerlich in ihnen reift. Als potenziell Nonadhärente bleiben sie dadurch meist unerkannt.
Dass Zweifel nicht offen geäußert werden, ist wissenschaftlich gut belegt – bislang allerdings vor allem qualitativ. Hinweise liefern Studien zur sogenannten „White-Coat-Adhärenz“: Sie zeigen, dass Patientinnen und Patienten ihre Medikamente im Vorfeld eines Arzttermins wieder einnehmen – und nach dem Termin erneut absetzen.
Weitgehend unbekannt ist jedoch das Ausmaß dieses Schweigens: Wie viele setzen ein Arzneimittel ab, ohne ihre Sorgen bei einem Arzt oder Apotheker anzusprechen?
Die Interviews von Peter Jungblut mit 154 nonadhärenten Patientinnen und Patienten zeichnen ein klares Bild:
Der Therapieabbruch ist in der Mehrzahl der Fälle eine einsame Entscheidung. Zweifel wachsen im Stillen, werden innerlich abgewogen – und schließlich umgesetzt, ohne dass Arzt oder Apotheke davon erfahren.
Was kann man dagegen tun?
Der Kern unserer Idee ist es, Arztpraxen und Apotheken Instrumente an die Hand zu geben, die ihre kommunikative Wirkung deutlich verstärken.
Ein Beispiel dafür sind unsere Think Shots.
Unsere Überzeugung – gestützt auf Interviews, Praxiserfahrungen und verhaltensökonomische Erkenntnisse – lautet:
Wenn jede Patientin und jeder Patient bei jedem Besuch in Praxis oder Apotheke mindestens einen Think Shot wahrnimmt, sinkt das Risiko eines Therapieabbruchs spürbar.
Warum?
Think Shots wirken nicht auf der Ebene der reinen Information.
Sie argumentieren nicht.
Sie erklären nicht.
- Sie wirken emotional.
- Sie gehen unter die Haut.
- Sie bleiben im Kopf.
Während klassische Aufklärung häufig am kognitiven Widerstand scheitert, setzen Think Shots an der Ebene an, auf der Therapieentscheidungen tatsächlich entstehen: bei inneren Bildern, Bewertungsmustern und impliziten Überzeugungen.
Sie bringen eingefahrene Denkmuster ins Wanken. Sie verschieben den inneren Referenzpunkt. Und genau dadurch verändern sie Verhalten.
Nicht durch mehr Information –
sondern durch eine andere innere Bewertung.